2026-05-26 22:29:09
今年 ASCO 会议有多项肝胆肿瘤领域的 III 期研究公布结果,同时有几项有潜力的新药在早期的临床研究中显示出了良好的前景,值得关注。按照惯例,今年继续总结一下肝胆肿瘤领域的研究进展,分成了肝癌(肝细胞癌,HCC) 和胆道恶性肿瘤(BTC) 两部分。

T+A 方案(阿替利珠单抗+贝伐珠单抗)是晚期肝癌的优选治疗方案之一。在 T+A 方案治疗进展之后,目前普遍的共识是换用小分子酪氨酸激酶抑制剂(TKI),包括索拉非尼和仑伐替尼,等等。但免疫治疗要不要延续下去跟 TKI 继续使用,存在争议。以往有一些研究提示,在免疫治疗耐药之后,如果能把免疫治疗继续使用,可能还有额外的获益。
这项研究中,557 例接受了 T+A 方案作为一线治疗但疾病进展的晚期 HCC 患者,按照 1:1 的比例随机接受阿替利珠单抗+TKI vs TKI 单药 治疗。TKI 可以选择仑伐替尼和索拉非尼,但实际执行中,超过了 90% 的医生给患者选择了仑伐替尼。
现在我们已经基本清楚,对于 HCC 而言,免疫单药带来的疗效净获益比较有限;并且这些患者已经接受过了同一种免疫治疗并出现耐药,因此这项研究的最终结果阴性也算是预料之中。但免疫治疗跨线使用能不能带来些许的获益趋势 ,值得关注。
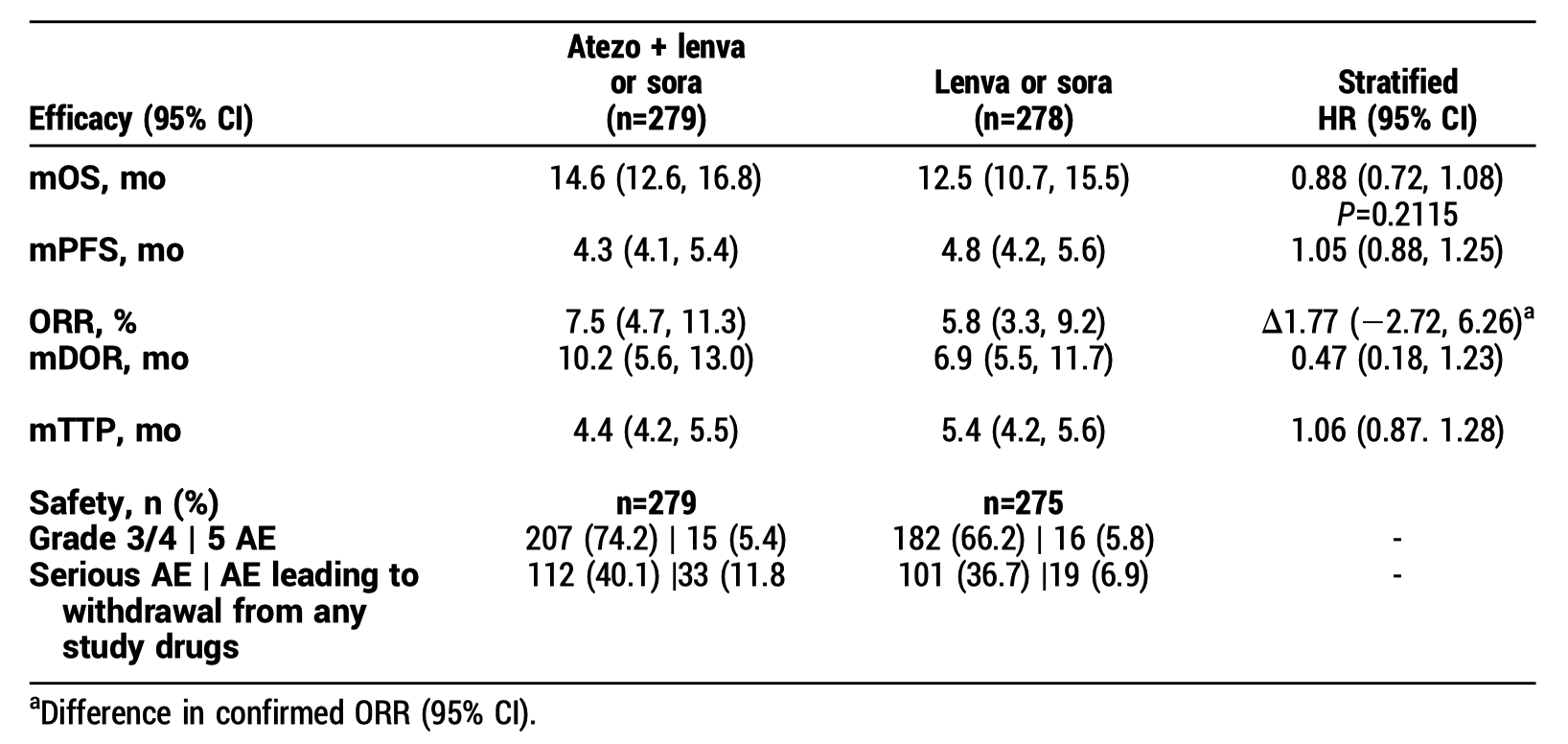
主要终点方面,患者总生存期(OS)未被改善(14.6 vs 12.5 月,HR=0.88,95%CI 0.72-1.08,P=0.2115)。无进展生存期(PFS)也没有改善(4.3 vs 4.8 月,HR=1.05,95%CI 0.88-1.25)。 两组的 RECIST v1.1 标准评估的客观缓解率(ORR)分别为 7.5% 和 5.8%。值得欣慰的是,治疗组的中位缓解持续时间(DOR)在数值上更长(10.2 vs 6.9 月,HR=0.47,95%CI 0.18-1.23)。
从治疗持续时间来看,不管是治疗组还是对照组,选择仑伐替尼的治疗时间均较长,而治疗组的用药时间更长,提示二线治疗失败时间也更长。其他疗效和安全性数据见下表。
对于 T+A 治疗失败的晚期肝癌患者,如果患者还有阿替利珠单抗的赠药,那是否意味着这些赠药也没有必要再用了?对于这些患者,换用另一个 PD-1 抗体会不会有不一样的结果?等详细数据公布后再来讨论。
目前已经有两项 PD-L1/PD-1 抗体联合 CTLA-4 抗体在国内获批上市,用于晚期肝癌的一线治疗,包括 O+Y 方案(纳武利尤单抗+伊匹木单抗)和 STRIDE 方案(度伐利尤单抗+曲麦利尤单抗)。信达生物也开展过双免疫治疗用于晚期肝癌一线治疗的 III 期研究,就是这项研究,使用的是他们家的 IBI310(伊匹木单抗 N01,一种 CTLA-4 抗体)和信迪利单抗(PD-1 抗体)。在这项研究中,334 例晚期肝癌按照 2:1 的比例随机接受信迪利单抗 200 mg+大剂量 IBI310(3 mg/kg q3w)(治疗组 1) vs 索拉非尼 治疗。在研究开展过程中,发现这个剂量的双免疫治疗不能耐受,后来将 IBI310 的剂量下降成小剂量(1 mg/kg q6w)(治疗组 2)。治疗组 1 和 2 分别入组了 84 和 145 例患者。

上表是主要的疗效数据。本研究的主要研究终点包括 OS 和 ORR。OS 方面,治疗组 1、治疗组 2 和索拉非尼组的中位 OS 分别为 44.0、36.1 和 22.9 月;这 3 组的数据都表现得超出预期,不确定是不是样本量太小导致了疗效数据不稳定。中心影像根据 RECIST v1.1 标准评估的 ORR 分别为 41.7%、22.1% 和 2.6%。治疗组显著高于对照组,算是达到了其中一个主要研究终点。中位 PFS 分别为 13.5、6.1 和 2.8 月。
完整剂量的信迪利单抗+大剂量 CTLA-4 抗体治疗的副作用确实比较可怕,≥G3 的治疗相关不良事件(TRAE)分别为 61.7%。信迪利单抗+小剂量 CTLA-4 的≥G3 TRAE 则只有 34.7%,与单独使用索拉非尼则基本相当(35.1%)。期待看到详细的研究结果,以帮助我们在临床实践中把双免疫治疗给驾驭好。
Nilvanstomig(ZG005)是泽璟制药开发的 PD-1/TIGIT 双特异性抗体。在这项随机对照的 II 期研究中,该药物联合贝伐珠单抗对比双达(信迪利单抗+贝伐珠单抗)用于晚期肝癌的一线治疗。研究分为 3 组:
研究一共入组了 95 例患者,三组的 ORR(RECIST v1.1 标准)分别为 32.3%、37.5% 和 25.0%;mRECIST 评估的 ORR 则分别为 54.8%、50.0% 和 34.4%。A、B 组的中位 PFS(RECIST v1.1 标准)没有达到,C 组为 5.8 月(A vs C,HR=0.40;B vs C,HR=0.28)。这些初步的疗效数据看起来不错,看起来 PD-1/TIGIT 双特异性抗体的抗肿瘤活性似乎比 PD-1 抗体强一些。期待后续能开展确证性的 III 期研究。
这是一项在国内开展的全国多中心临床试验。423 例适合 TACE 治疗的患者(主要是中期、不可切除的早期和 Vp1-2 型门静脉癌栓的局部晚期肝癌)按照 1:1 的比例接受 TACE+双艾(阿帕替尼+卡瑞利珠单抗) 或单独 TACE 治疗。
在中位随访 16.4 月后,主要终点方面,中心影像根据 mRECIST 标准评估的 PFS 被显著改善(11.1 vs 8.3 月,HR=0.73,95%CI 0.56-0.96,单侧 P 值=0.0127),该研究达到了主要研究终点。其他疗效数据见下表。
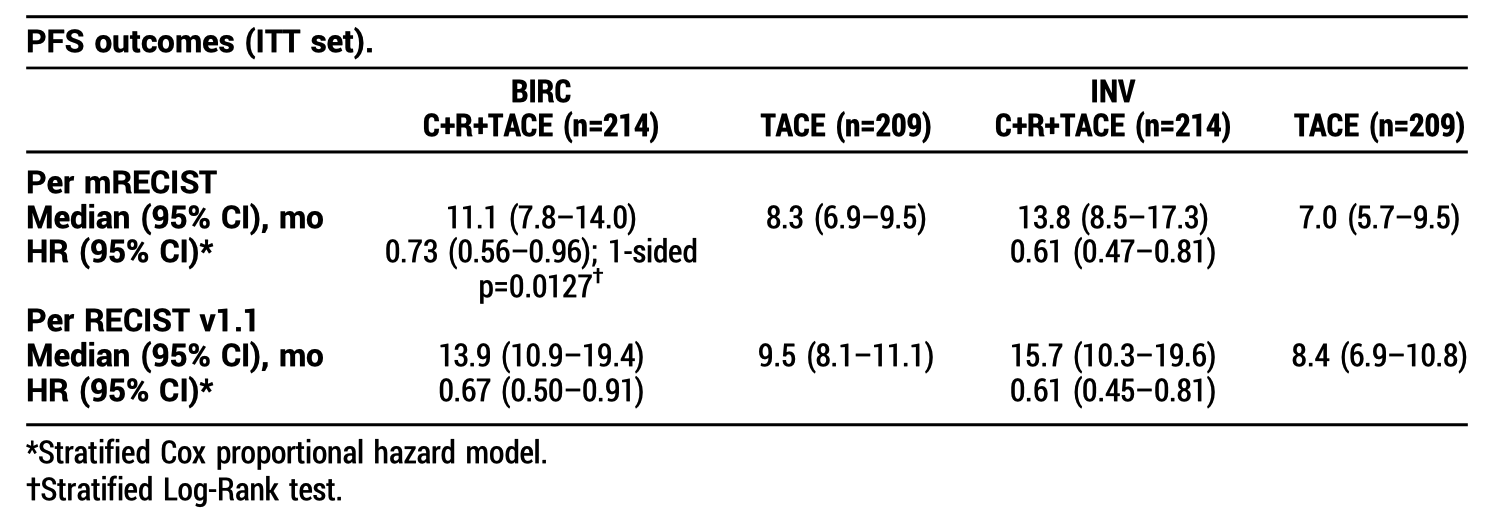
OS 数据没有成熟,但显示出了改善的趋势(HR=0.76,95%CI 0.46-1.24)。两组的 1 年生存率分别为 91.4% vs 85.5%;2 年生存率分别为 82.0% vs 73.3%。≥G3 TRAE 的发生率分别为 73.7% vs 28.7%。
EMERALD-3 是一项全球多中心的 III 期研究。跟上一项研究相似,入组的也是适合 TACE 治疗的人群。入组患者按照 1:1:1 的比例随机接受 TACE+STRIDE(度伐利尤单抗+曲麦利尤单抗)+仑伐替尼 vs TACE+STRIDE vs 单独 TACE 治疗。目前,摘要还没有公开,但在 阿斯利康公司的新闻稿 中透露了关键结果:
我有些担心这种多个联合治疗的安全性,等待详细研究结果揭晓之后再进一步了解。
到目前为止,多项在中期为主的肝癌中开展的 TACE 联合抗血管靶向和免疫治疗的临床试研究都显示出相似的结果:
至于在中期肝癌中要不要在 TACE 治疗基础上联合应用系统治疗,这里推荐阅读:中晚期肝癌:系统治疗与局部治疗要不要联合?如何联合?
晚期肝癌的后线治疗非常匮乏,下面这几项研究都是针对 GPC3 的靶点。GPC3 在多数肝细胞癌上都有表达,成为了一个比较理想的治疗靶点。
BGB-B2033 是百济神州开发的一种针对 GPC3/4-1BB 的双特异性抗体。4-1BB 是一种共刺激分子。在这项全球多中心的 I 期研究中,主要是做剂量递增和安全性扩展。
研究一共入组了 60 例 HCC 患者,这些患者都接受过至少一线的系统治疗。该药物比较安全,≥G3 TRAE 仅 8.2%。在 59 例可评估疗效的患者中,确认的 ORR 达到了 20.3%,SD 39.0%,但疾病进展(PD)率相对较高,达到了 39.0%。剂量依赖性的疗效反应也可以观察到。在接受预期可以达到治疗效应的几个剂量组中,38 例患者的确认的 ORR 达到了 28.9%。
这些良好的疗效和不良反应数据,让进一步的临床开发值得期待。
MRG006A 是乐普生物开发的针对 GPC3 靶点的抗体药物偶联(ADC)药物。这项多中心的 I/II 期临床试验包括了剂量优化的 Ib 期研究,主要是使用了 3.2、4.0 和 4.8mg/kg q3w 的剂量,入组的是这接受过至少一线的系统治疗的晚期 HCC患者。在 25 例可评估疗效的患者中(包括 GPC3 中等表达和高表达),ORR 23.1%、疾病控制率(DCR) 68.0%;在其中 GPC3 高表达的 12 例患者中,ORR 和 DCR 分别为 33.3% 和 75.0%。≥G3 TRAE 的发生率 42.3%,主要是血小板降低、胆红素升高、AST 升高等。
Ori-C101 是原启生物开发的一种靶向 GPC3 的装甲型 CAR-T。这是在国内开展的一项多中心 Ib 期研究(BEACON),入组了 19 例接受过至少二线治疗的 GPC3 阳性的 HCC 患者。安全性方面,所有患者都出现了细胞因子释放综合征(CRS),其中 ≥G3 CRS 的发生率为 42.1%。在 18 例可以评估疗效的患者中,确认的 ORR 50.0%,DCR 77.8%。在接受推荐的 II 期研究剂量治疗的 9 例患者中,ORR 和 DCR 达到了 66.7% 和 88.9%。期待该治疗在 II 期研究中入组更多的患者,以进一步确认疗效。
在国际上,晚期 BTC 的标准化疗方案是吉西他滨+顺铂(GC 方案),但在国内,吉西他滨+奥沙利铂(GEMOX 方案)用得更多。恩沃利单抗是一种皮下注射剂型的 PD-L1 抗体。考虑到 KEYNOTE-966 和 TOPAZ-1 的开发成功,这项研究结果也不难预测。
472 例晚期或不可切除 BTC 患者按照 1:1 的比例随机接受恩沃利单抗+GEMOX vs GEMOX 化疗,化疗最多使用 6 个周期。在最终分析时,联合治疗显著改善了患者 OS(10.9 月 vs 8.6 月,HR=0.723,95%CI 0.585-0.880,P=0.0016)。其他终点方面,PFS 未显著改善(4.8 vs 4.6 月,HR=0.899,95%CI 0.713-1.132);两组的 ORR 分别为 27.6% 和 20.9%。两组的 3-4 级 AE 发生率分别为 69.4% 和 56.1%。
佩米替尼通过附条件批准已经获批用于 FGFR2 融合的胆管癌的二线治疗。这项研究算是确证性研究,但药物开发场景成了一线治疗。FIGHT-302 是一项全球多中心的 III 期研究。伴有 FGFR2 重排、未接受过系统治疗的晚期胆管癌按照 1:1 的比例随机接受佩米替尼口服 vs GC 方案化疗。对照组进展后允许交叉到治疗组,接受佩米替尼二线治疗。因为入组进度太慢,这项研究被提前终止了。研究预筛选了超过 4000 例患者,只筛选到了 196 例 FGFR2 融合,阳性率低于 5%。在研究终止之前,共入组了 167 例患者。主要的疗效和安全性数据见下表:
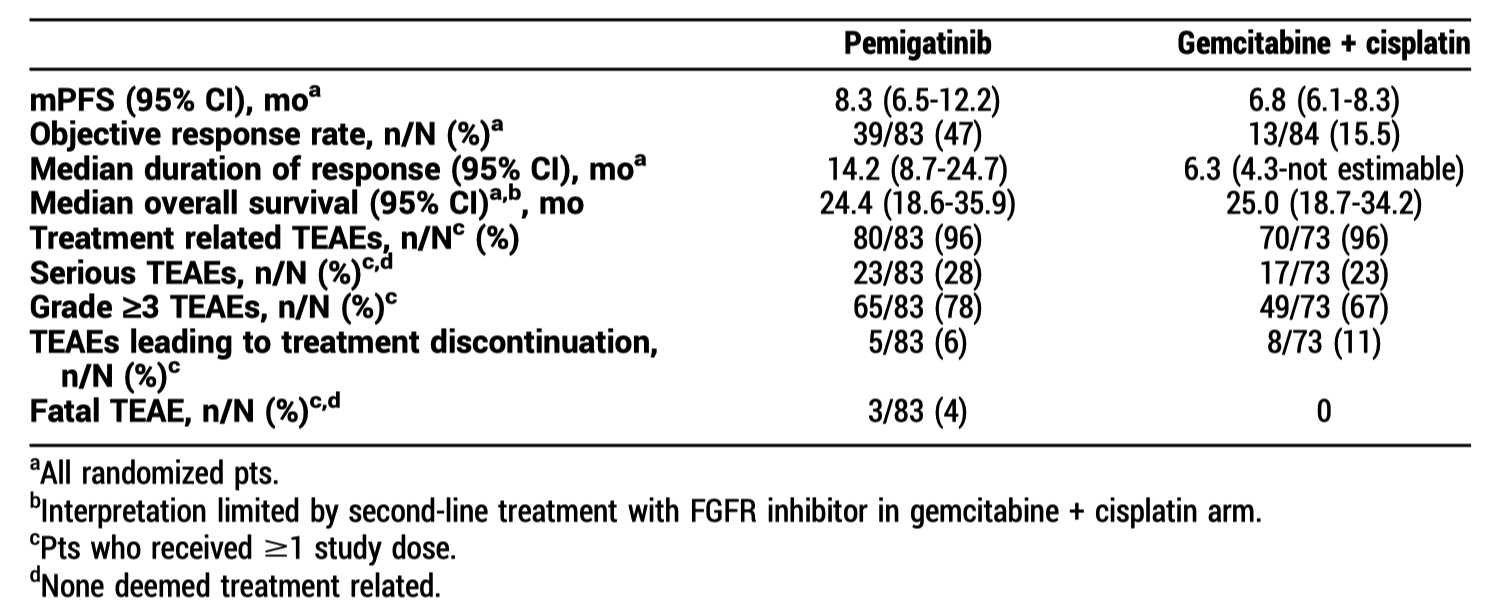
PFS 是主要研究终点,因为样本量不够,目前还无法下结论。但与化疗相比,佩米替尼显示出了改善 PFS 的明确趋势(8.3 vs 6.8 月,HR=0.58,95%CI 0.39-0.87,名义 P 值=0.0078)。两组的 ORR 分别为 47% 和 15.5%。两组的中位 OS 相似,分别为 24.4 和 25.0 月,但考虑到对照组有一半的患者在进展后接受了佩米替尼治疗,所以 PFS 的获益可能因为后线交叉从而未能转化成 OS 的获益。
虽然这项确证性研究被提前终止,OS 没有改善,但确实可以看到 PFS 和 ORR 改善的趋势,估计该药物的适应证不会受影响。此前,有同样开发场景的 infigratinib 也提前终止了 III 期研究(PROOF-301),而近期发表的论文里做了深入的讨论,值得一读。
Tinengotinib (TT-00420) 是药捷安康开发的一种强效的 FGFR2 抑制剂,可能可以克服其他 FGFR2 抑制剂的耐药。这项叫做 FIRST-08 的多中心 II 期单臂研究入组了 50 例接受过化疗和其他 FGFR2 抑制剂治疗的胆管癌患者。疗效方面,中心影像评估的 ORR 为 28.0%,缓解持续时间达到了 7.9 月。其他疗效数据见下表:

摘要里没有报道总的≥G3 TRAE 的发生率。这个药物的最常见的高级别不良反应是高血压和手足皮肤反应。考虑到其他 FGFR2 抑制剂用于一线治疗临床开发的困难,包括上述的 FIGHT-302 和 PROOF-301,这个药物后续的临床开发值得关注。
AK130 是一种 TIGIT/TGF-β双特异性抗体,依沃西单抗是一种 PD-1/VEGFA 双特异性抗体,这两个药物都是康方公司开发的。这项早期研究将这两个药物联合,用于晚期 BTC 的二线及后线治疗。该研究的剂量递增阶段选择了 45 mg/kg 剂量的 AK130 做进一步疗效探索。在 15 例可评估疗效的患者中,ORR 20.0%,DCR 73.3%。BTC 的二线治疗能达到这样的疗效,还算不错。≥G3 TRAE 的发生率 39.1%。
Rilvegostomig 是阿斯利康开发的一种 PD-1/TIGIT 双特异性抗体。在这项 GEMINI-Hepatobiliary substudy 2 队列 A 中,入组了 30 例患者,接受 Rilvegostomig 联合 GC 方案化疗作为一线治疗。主要的疗效和安全性数据见下表:

从这个小样本量的研究中,这个双特异性抗体的疗效似乎比 PD-L1 或 PD-1 抗体稍微强一些,期待它与 PD-L1 抗体头对头对比,用于晚期 BTC 一线治疗的 III 期研究(ARTEMIDE-Biliary02)中的表现。
大约有 5-10% 的 BTC 患者存在 KRAS G12D 突变。GFH375 是劲方医药开发的口服剂型的 KRAS G12D 抑制剂。这这项早期的临床研究入组了 20 例经治的伴有 G12D 突变的晚期 BTC 患者,ORR 达到了 35%,DCR 达到了 95%。其中疾病稳定的 12 例患者中的 9 位也出现了肿瘤缩小。中位 PFS 6.3 月。摘要中没有报道总的 ≥G3 TRAE 发生率,但看起来并不低。比较严重的不良反应包括腹泻、恶心、呕吐、肝酶升高等。
2026-04-11 21:11:26
2026 年 4 月 9 日,国家卫健委《原发性肝癌诊疗指南(2026 年版)》 在卫健委的官网发布了 。在正式版发布之后,我将这版指南通读了一遍。与2024年版相比,这里提取了一些值得临床医生关注的更新要点。
目前,常规的单位体检已经不查乙肝两对半了,这可能会导致一些人对自身的乙肝感染不知晓,从而会延误诊断和治疗,这版指南这样推荐:
建议 18 岁以上人群终生至少进行 1 次乙肝检测。
对于肝癌的超高风险人群(基于 aMAP 及其衍生的标准评估),推荐每 6~12 月进行一次增强磁共振的检查,以避免超声检查漏诊。
肝癌中、高风险人群应至少每隔 6 个月进行 1 次肝癌监测 (证据等级 2,推荐 A);对于肝癌超高风险人群,每隔 6~12 个月进行 1 次增强影像学检查(如增强磁共振成像)加强监测,有助提高早期肝癌检出率。
对接受过系统治疗和/或局部治疗的肝癌标本,进行病理缓解程度评估,一直是操作难点。新版指南对于 MRP 的 cutoff 数值没有做规定,推荐病理检查时报告存活细胞的确切百分比数值。
明显病理缓解(major pathologic response,MPR):是指在术前治疗后, 瘤床内存活肿瘤细胞减少到可以影响临床预后的阈值以下。目前对 HCC 的 MPR 阈值认定尚不一致, 如有研究显示,以存 活 HCC 细胞≤10%、 ≤15%、 ≤30% 和≤50% 定义 MPR 均与预后相关。为此,建议在诊断 MPR 时注明瘤床存活肿瘤细胞的百分比,便于临床根据肿瘤残留情况制定后续治疗方案。
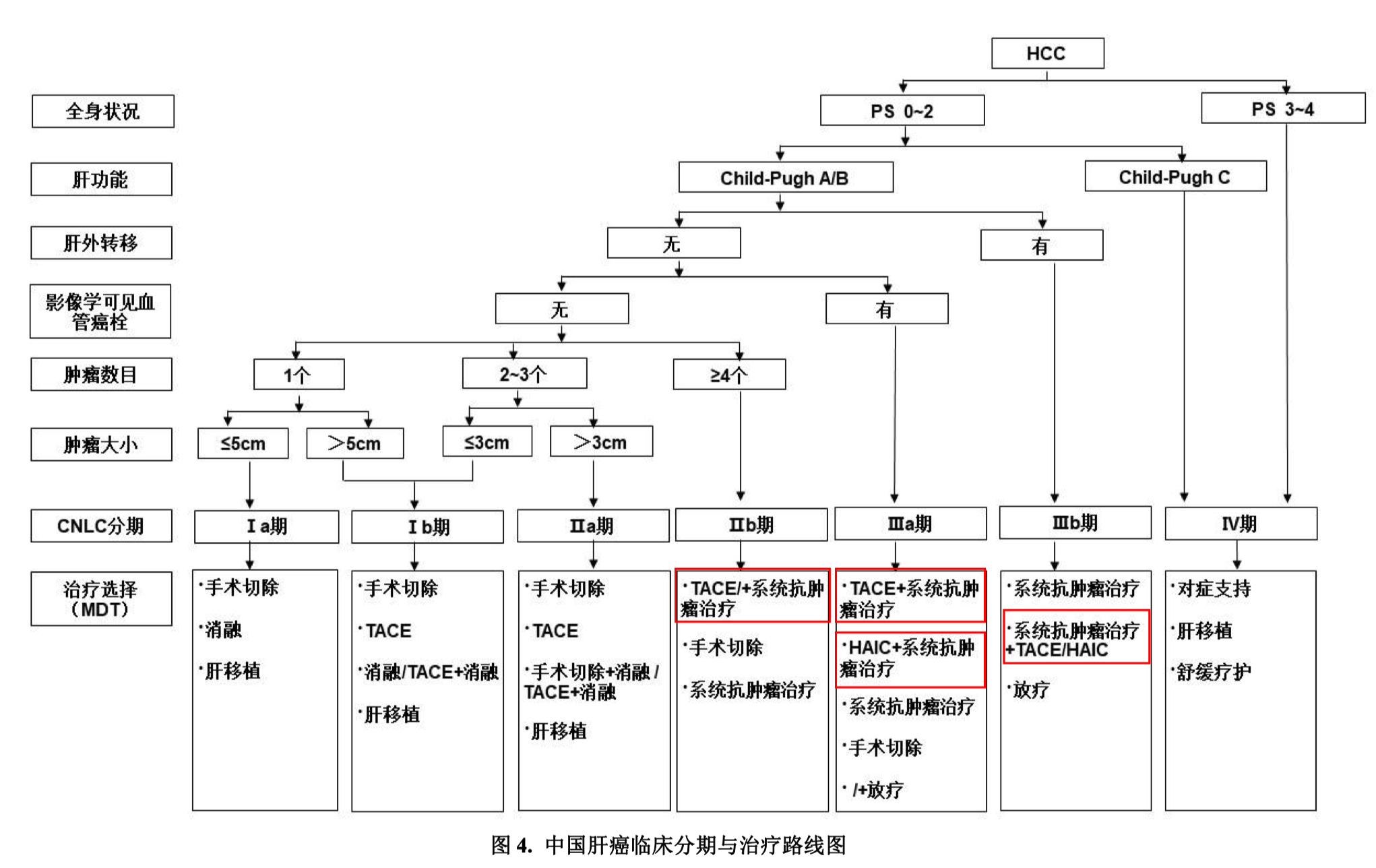
中国肝癌临床分期系统(CNLC)没有变化。
中晚期肝癌的首选或次选治疗方式有一些变化,这是重要更新,值得关注:
手术治疗本身,包括适应人群、手术方式和术后随访等等,都没有太多的更新。但是转化治疗、围手术期(或新辅助治疗)领域,有了一些基于随机对照研究产生的 I 类证据,所以做了更新。
对于可切除但伴有高危复发因素患者,新辅助/围手术期治疗可以考虑纳入临床实践,而此前一般建议在临床试验的环境下开展。
近期 CARES-009 研究证实, 对于适合手术切除但具有术后中、高危复发风险的肝癌患者,卡瑞利珠单抗联合甲磺酸阿帕替尼在新辅助及术后辅助的序贯使用,能显著提高患者的无事件生存期(42.1 个月 vs. 19.4 个月, HR=059, P=0.004),同时安全性可控(证据等级 1,推荐 A)。
另外,对于局部晚期(CNLC IIIa 期)的肝癌患者,在系统抗肿瘤治疗有效之后,如果肝内病灶可以切除,手术切除也能带来一定的临床获益。
TALENTOP 研究显示,阿替利珠单抗联合贝伐珠单抗治疗后转化成功患者,相比持续系统治疗,接受肝切除术序贯阿替利珠单抗联合贝伐珠单抗维持治疗 12 个月,可带来具有临床意义的 PFS 提升并呈现 OS 获益的趋势(证据等级 1,推荐 A)。
系统治疗用于肝癌术后辅助治疗方面则有了退步。 IMbrave050 研究的期中分析中,阿替利珠单抗联合贝伐珠单抗(T+A 方案)用于肝癌术后辅助治疗时,显示了无复发生存期(RFS)获益,但进一步随访显示 RFS 获益不能维持,且总生存期(OS)也未出现改善趋势。近期的 KEYNOTE-937 研究也显示,PD-1 抗体(帕博利珠单抗)免疫治疗也不能改善 RFS,因此指南不再推荐系统抗肿瘤治疗用于肝癌术后辅助治疗。
在 2024 版中指南中,曾推荐过系统抗肿瘤治疗作为术后辅助治疗:
对于适合手术切除同时具有术后高危复发转移风险的肝癌患者,术后可采取抗病毒、TACE、HAIC、放射治疗、
系统抗肿瘤治疗等辅助治疗以降低术后复发转移率,延长生存时间。
但在 2026 年的新版指南中,去掉了这项推荐。
对于中、晚期肝癌经新辅助/转化后手术以及术后病理明确为中、高危复发的肝癌,目前尚无标准的辅助治疗方案,术后可以尝试采取抗病毒、TACE、HAIC 等辅助治疗以降低术后复发转移率,延长生存。
在射频消融、微波消融、冷冻消融和酒精注射等消融方式的基础上,增加了不可逆电穿孔(IRE) 的论述,但 IRE 应用的证据等级和推荐程度则不及常规的射频消融和微波消融。
2024 年版:mFOLFOX-HAIC 治疗对于多次 TACE 治疗产生抵抗、 肝癌伴门静脉癌栓、肝外寡转移的肝癌患者,疗效优于索拉非尼治疗。
2026 年版:FOLFOX-HAIC 适合于多次 TACE 治疗产生抵抗、 肝内高肿瘤负荷、 肝癌合并主要脉管侵犯或癌栓形成的患者。
对于具体的中期肝癌患者,如何根据肿瘤负荷进行分层以灵活应用局部和系统治疗,以避免疗效不足或过度治疗,这里推荐阅读:中晚期肝癌:系统治疗与局部治疗要不要联合?如何联合?
这部分专业性过强,不做总结。
最近两年,又有多项系统治疗在国内获批上市,用于不可切除或晚期肝癌的一线治疗。指南也相应地做了更新。目前指南推荐的晚期肝癌一线治疗方案已经有了十来项:
如何针对具体的患者,在不同的治疗方案之间做出选择,指南没有明确的倾向,这里推荐阅读:观点:晚期肝癌一线和二线系统治疗推荐
目前推荐的方案还是获批的几个方案,包括瑞戈非尼、阿帕替尼、帕博利珠单抗、雷莫西尤单抗(血清 AFP≥400 ng/mL)、卡瑞利珠单抗和替雷利珠单抗。但因为这些方案都是基于索拉非尼治疗失败(少部分是化疗失败)的人群开展的研究而获得批准上市的,而现在一线治疗已经更新成了免疫联合治疗,所以这些二线治疗方案的适用性备受挑战。指南对于二线治疗的指导意见是:
对于一线接受免疫联合方案、免疫单药或酪氨酸激酶抑制剂单药治疗的患者,二线治疗方案选择可以考虑根据疾病进展方式和具 体一线方案不同,选择未曾使用过的一线治疗的药物或获批的二线治疗药物,鼓励患者自愿参加新药的临床试验。
这里推荐阅读:观点:晚期肝癌一线和二线系统治疗推荐
2026-01-08 10:07:59
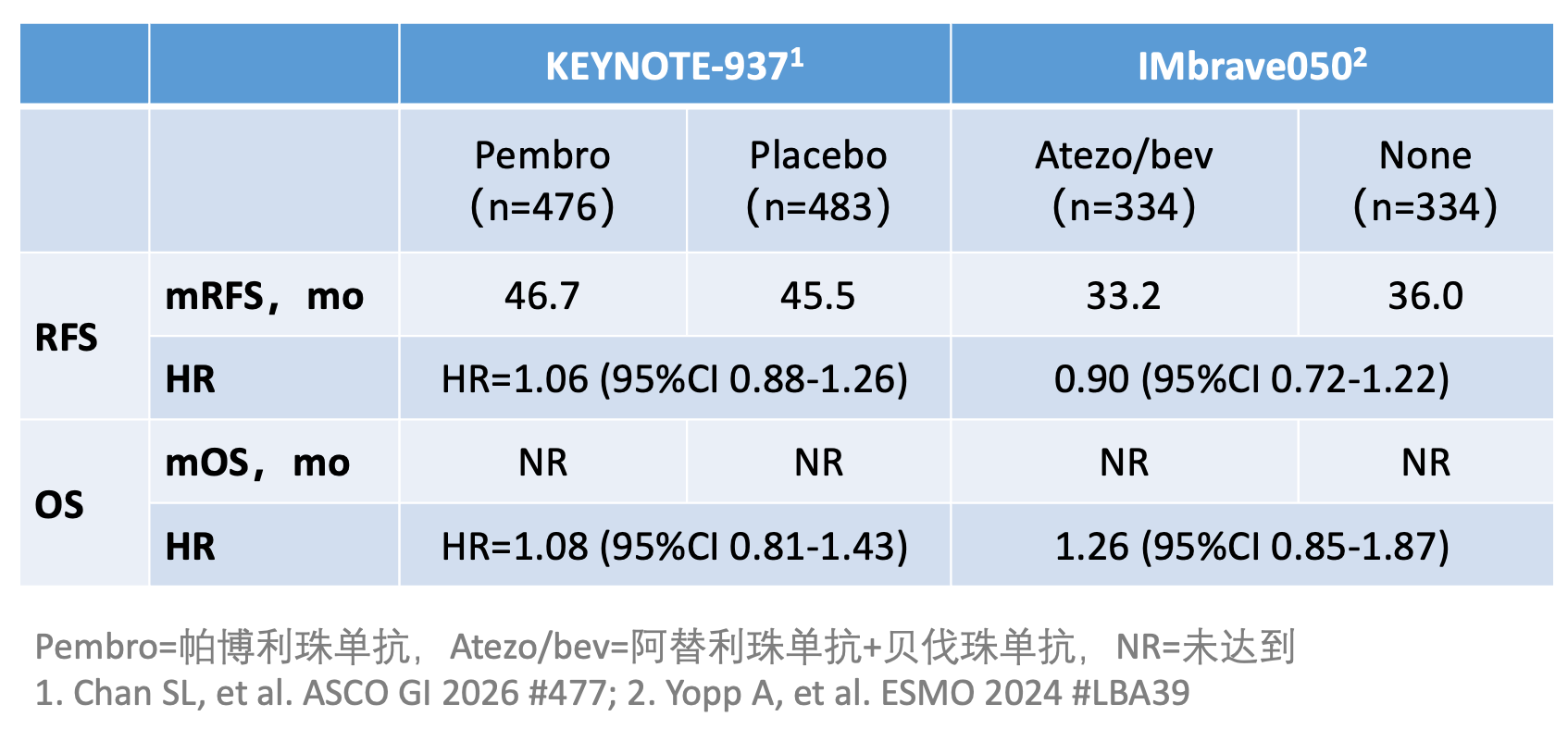
2025 年 7 月,默沙东公司通知研究者,KEYNOTE-937 研究没有达到主要研究终点,研究被终止并对患者进行了揭盲。在本周末的 ASCO GI 年会上,这项研究会公布主要研究结果。今天,研究的摘要在线发布。
KEYNOTE-937 是一项全球多中心、安慰剂对照的 III 期研究,一共入组了 959 例接受了手术切除或射频消融但伴有高危复发风险的肝细胞癌患者,按照 1:1 的比例随机接受帕博利珠单抗或安慰剂术后辅助治疗 12 月。
在 2025 年 3 月第 3 次期中分析时,中位随访了 50.7 月,帕博利珠单抗未能改善无复发生存期(RFS),两组的中位 RFS 分别为 46.7 和 45.5 月(HR=1.06,95%CI 0.88-1.26,P=0.719)。4 年的 RFS 率都是 50%。研究结果是阴性,虽然已经有了预期,但没有想到 RFS 一点儿改善的趋势都没有看到。两组的中位至复发时间分别为 52.5 和 50.1 月。此外,无远处转移生存期(DMFS)也未被改善(HR=0.98,95%CI 0.77-1.24),4 年的 DMFS 率分别为 71% 和 70%。
两组的中位生存期(OS)均未达到,也没有观察到改善的趋势(HR=1.08,95%CI 0.81-1.43,名义 P 值=0.704),4 年生存率分别为 79% 和 81%。
安全性方面,≥3 级的 AE 分别为 32% 和 22%,未发生药物治疗相关死亡。
连同本研究和 IMbrave050 研究,免疫治疗单独使用,或者联合贝伐珠单抗均不能降低肝癌术后的复发风险。如果将这两项研究做个对比,抗肿瘤血管生成治疗似乎在用药期间还可能降低复发风险,而免疫治疗没能起效。
期待本研究的结果在本周末被进一步披露,特别是分层分析的结果。
2025-12-28 19:32:58
今年 ASCO 全体会议上的同场评论“From Insight to Impact: Driving Plenary Knowledge into Action This Monday”,令我深有共鸣,直译成中文是:将全体会议上获得的知识化转化为下周一的临床实践。在回顾今年肝细胞癌的临床研究进展之后,我们有必要回归实践,审视这些发现将如何改变我们的治疗决策。

中国肝癌分期(CNLC)Ia-IIa 期的患者,指南推荐首选手术切除,但其中 Ib-IIa 期的患者,肿瘤较大或者肿瘤多发,手术后的复发风险比较高。以往,我们会先做手术切除,手术后再辅以预防性的经肝动脉化疗栓塞(TACE),部分中心也在尝试使用药物治疗来预防复发。但药物作为术后辅助治疗缺少高级别证据。目前多项回顾性研究提示,术后辅助免疫治疗可预防复发,但回顾性研究本身的偏倚无法克服。辅助治疗有效性的问题,还需要前瞻性的对照研究来回答。
去年的 ESMO 会议上,IMbrave050 研究(肝癌术后辅助治疗:阿替利珠单抗+贝伐珠单抗 vs 主动监测)更新了随访结果。该研究显示,阿替利珠单抗联合贝伐珠单抗(T+A 方案)辅助治疗不能改善 RFS,也不能改善 OS。晚期肝癌的优选治疗方案用于术后辅助治疗并没有出现意想的降低肿瘤复发的效果,这有些违背直觉,但我们不得不接受这个的现实。
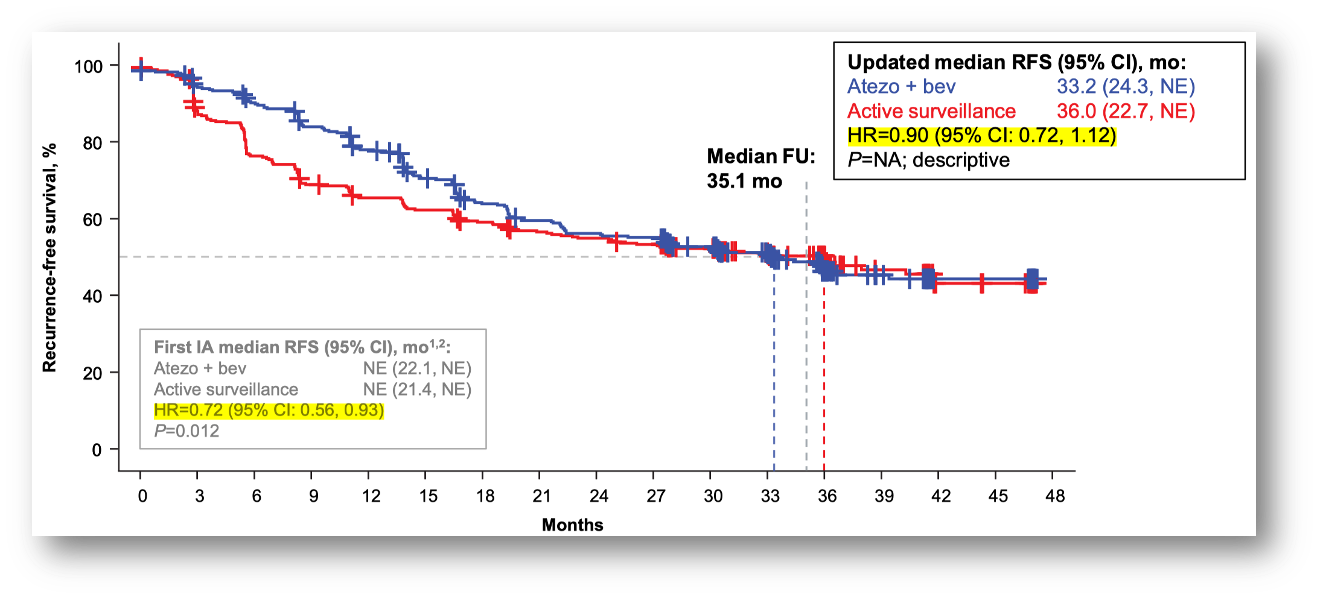
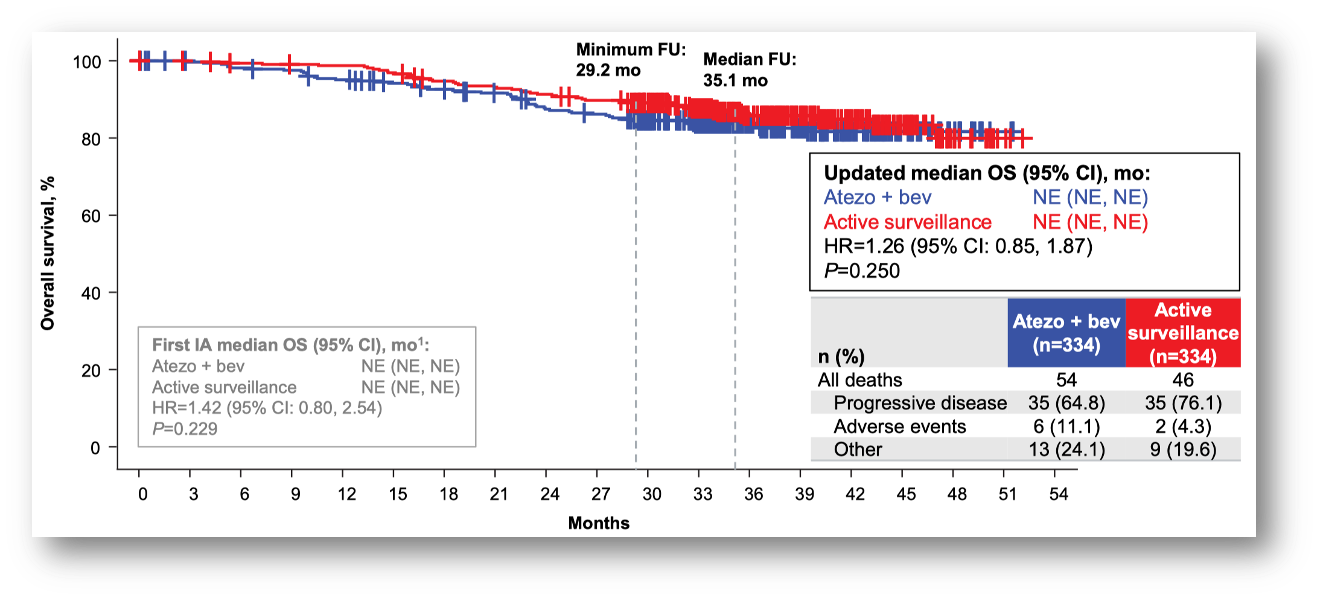
2025 年 7 月,KEYNOTE-937 研究(肝癌术后辅助治疗:帕博利珠单抗 vs 安慰剂)的申办方通知研究者,帕博利珠单抗辅助治疗也不能降低术后复发,该研究没能达到主要研究终点。这项研究预设的无复发生存期(RFS)的 HR 值是 0.7(即肿瘤复发风险下降 30%),现在的悬念是 PD-1 抗体到底能将肝癌术后的复发风险下降多少,我推测最终的 HR 可能在 0.90-0.95 之间,期待在即将到来的 ASCO GI 2026 会议上这项研究公布的结果。

但是,这项阴性结果的临床研究却可能会改变国内的临床实践。尽管缺少确切证据,在国内,靶向或免疫治疗被用于肝癌术后辅助治疗比较广泛,现在已经有两项研究明确提示了术后免疫治疗或靶向联合免疫治疗都是无效的,不知道国内的术后辅助治疗的应用能不能减少些。在 PubMed 上检索了肝癌术后免疫治疗回顾性研究,检索出来的 5 项研究无一例外都提示术后辅助免疫治疗可以降低肝癌复发。这提示,辅助治疗领域的回顾性研究存在很大偏倚,以至于跟前瞻性的研究出现了相反的结果。
至此,药物用于肝癌术后辅助治疗的几项大型研究均宣告失败,术后使用靶向治疗(索拉非尼,STORM 研究)、免疫治疗(帕博利珠单抗)、或靶向联合免疫治疗(T+A 方案)均不能降低复发。基于这些证据,除非是患者接受的是非根治性的手术,否则术后使用药物作为辅助治疗的必要性都不大。
那中高危复发的肝癌患者只有先接受手术,手术后密切随访,被动等待?
根据免疫治疗的作用机制,将免疫治疗提前至手术前使用,可能具有更大的优势。在主瘤存在时开始免疫治疗,可以诱发出更为多样和强效的免疫反应;手术切除后续贯用药,则可能有更好的免疫监视作用。今年的 ESMO 年会上,CARES-009 研究公布了无时间生存期(EFS)的结果。该研究入组了初始可手术切除 CNLC Ib-IIIa 期患者,术前接受 2 个周期的双艾组合(阿帕替尼+卡瑞利珠单抗)治疗,手术后续贯双艾治疗(围手术期治疗模式),最长1年时间;对照组则直接接受手术切除。结果显示,与直接手术相比,围手术期治疗显著改善了 EFS。通俗讲,术前+术后的围手术期治疗模式可以显著推迟肝癌术后复发。并且,CNLC Ib-IIa 期这些指南推荐首选手术切除的患者也从围手术期治疗中获益。
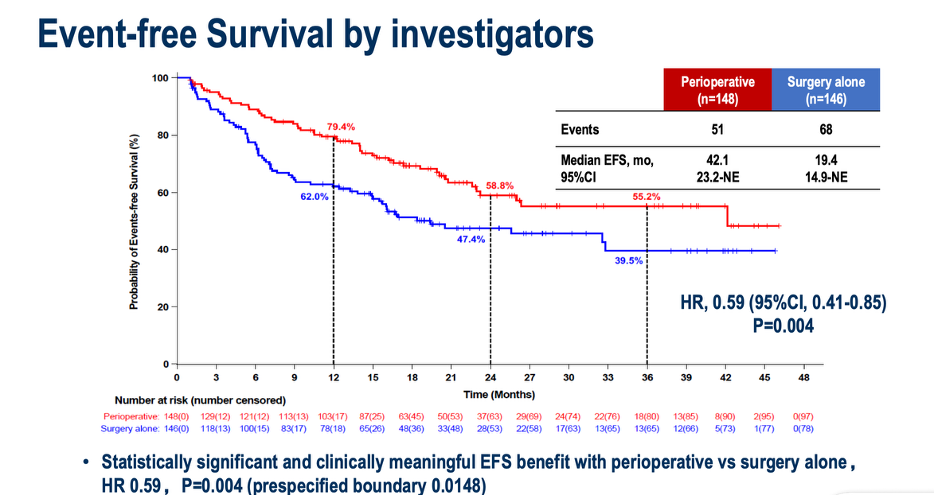
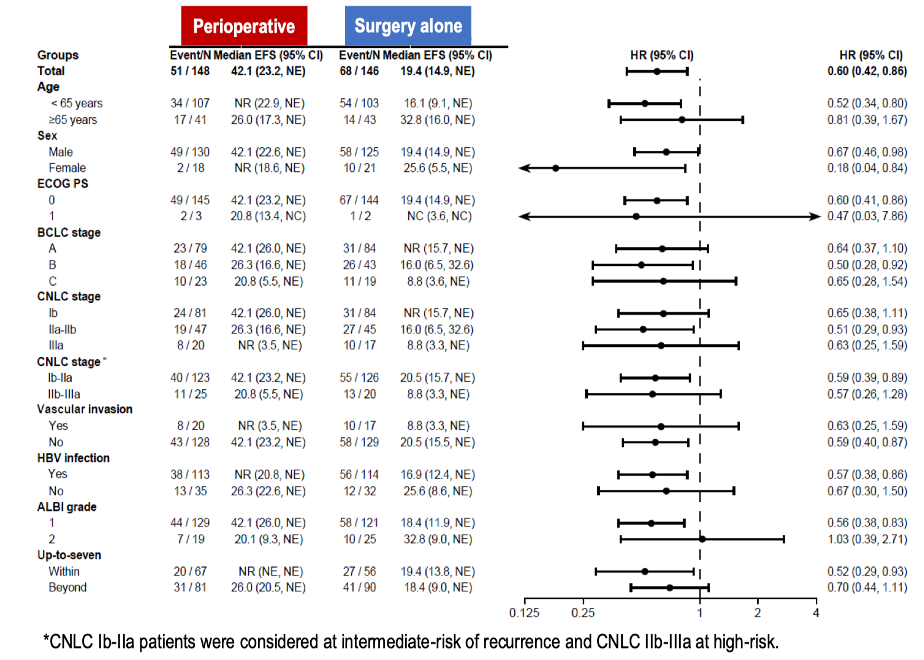
该研究是可切除肝癌治疗模式的革新,具有高危复发因素的可切除肝癌 可以考虑 推迟手术,先接受系统治疗作为术前的新辅助治疗。如果在进一步的随访中可以观察到 OS的改善(或改善趋势),该方案可成为这些患者的标准治疗手段。在临床实践中处理具体患者时,还要考虑新辅助治疗疗程的个体化,并可根据病理学反应结果确定术后续贯治疗的方案和疗程。
一直以来,中期为主的肝癌(包括不可切除早期和门静脉远端分支癌栓的晚期肝癌)被认为是适合 TACE 治疗的人群,在 TACE 治疗无效之后,再接受系统治疗,这就是 中期肝癌传统的 TACE 续贯系统治疗模式。现在晚期肝癌的系统治疗取得了较大进步,如果在 TACE 治疗失败之前就开始使用系统治疗,可以形成 TACE 联合系统治疗的模式。联合治疗是否可以胜过续贯治疗,需要通过随机对照研究来评价。
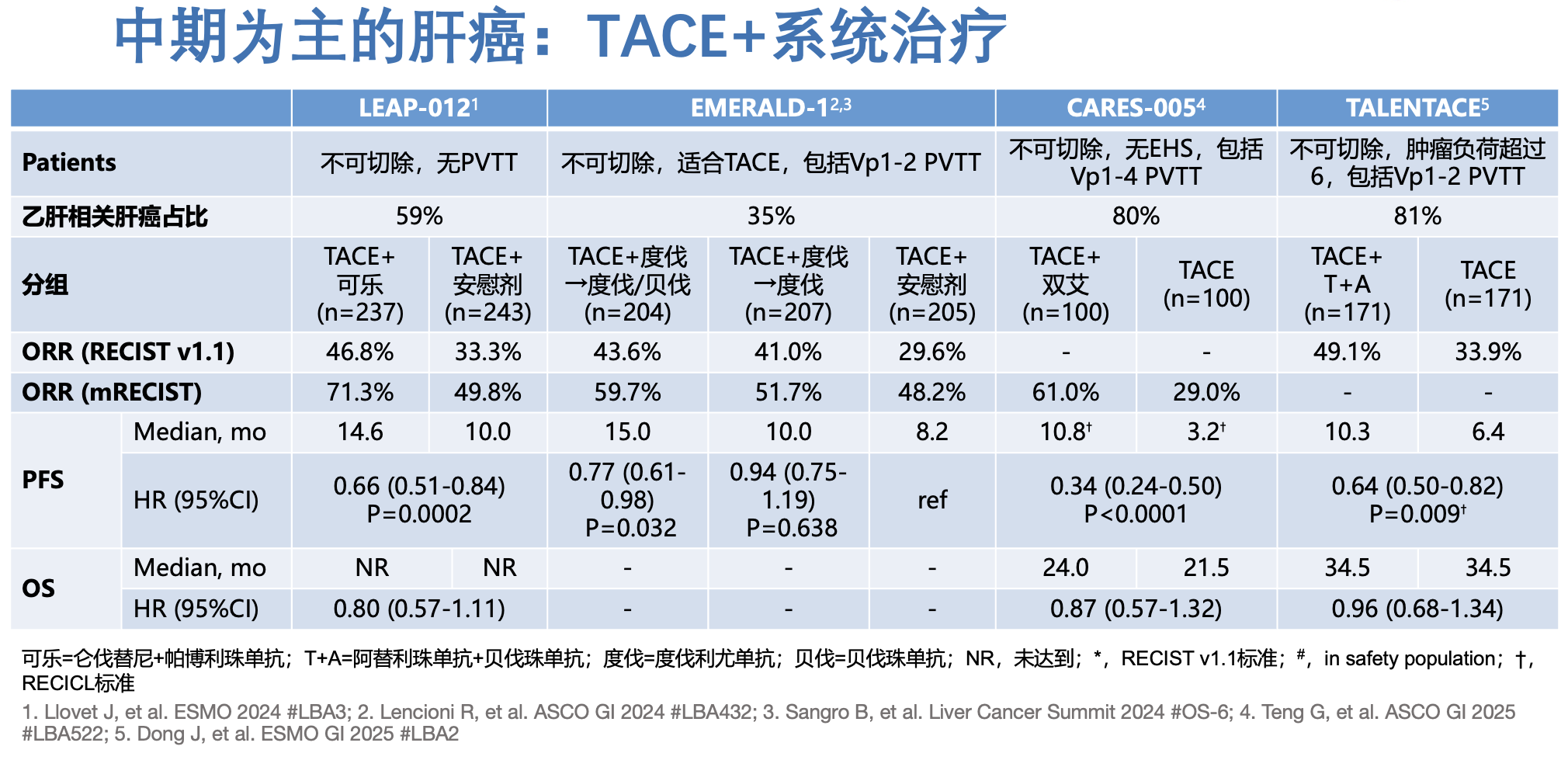
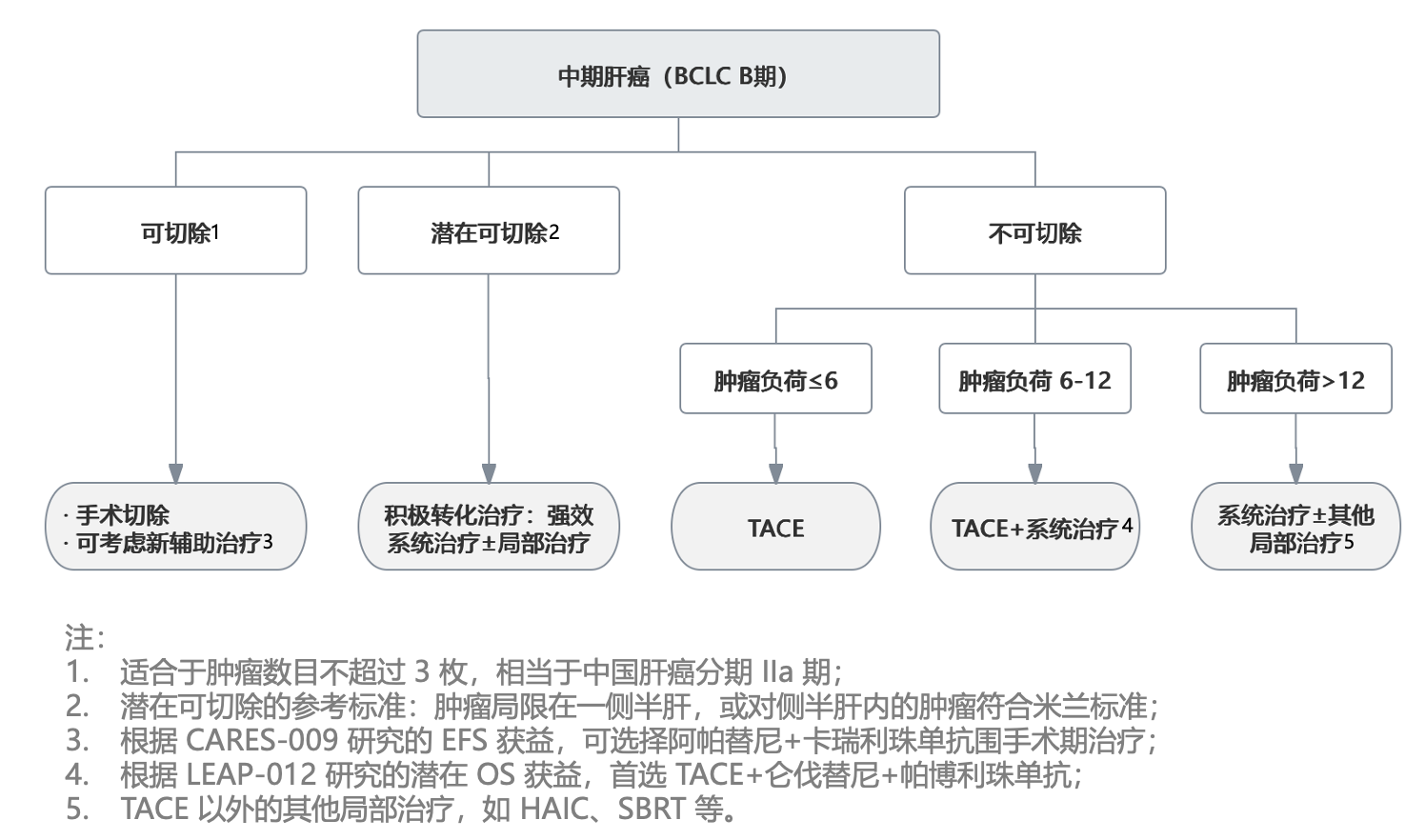
该领域已经有了 4 项随机对照研究公布了主要研究结果。这些研究使用的系统治疗方案不同、联合治疗的顺序有少许差异,但都提示在 TACE 治疗的基础上增加靶免治疗可以提高 ORR、显著改善 PFS。目前这些研究的 OS 数据都不成熟,但从已经公布的结果看,OS 的显著获益都难以达到。其中 LEAP-012 研究中 OS 的获益趋势最为明显,HR=0.80。但今年 10 月, 默沙东和卫材公司公告 该研究的 OS 期中分析未达到统计学差异,并且预期后续的 OS 分析也难以达到预设的统计学差异。这样一来,对于中期肝癌患者,系统治疗早用或者晚用对似乎对 OS 的影响不会太显著。那对于中期肝癌患者,TACE 等局部治疗还要跟系统治疗联用呢?个人认为,中期肝癌还需要进一步分层,首先根据患者的可手术切除状态进行分层,再根据肿瘤负荷确定治疗方案。
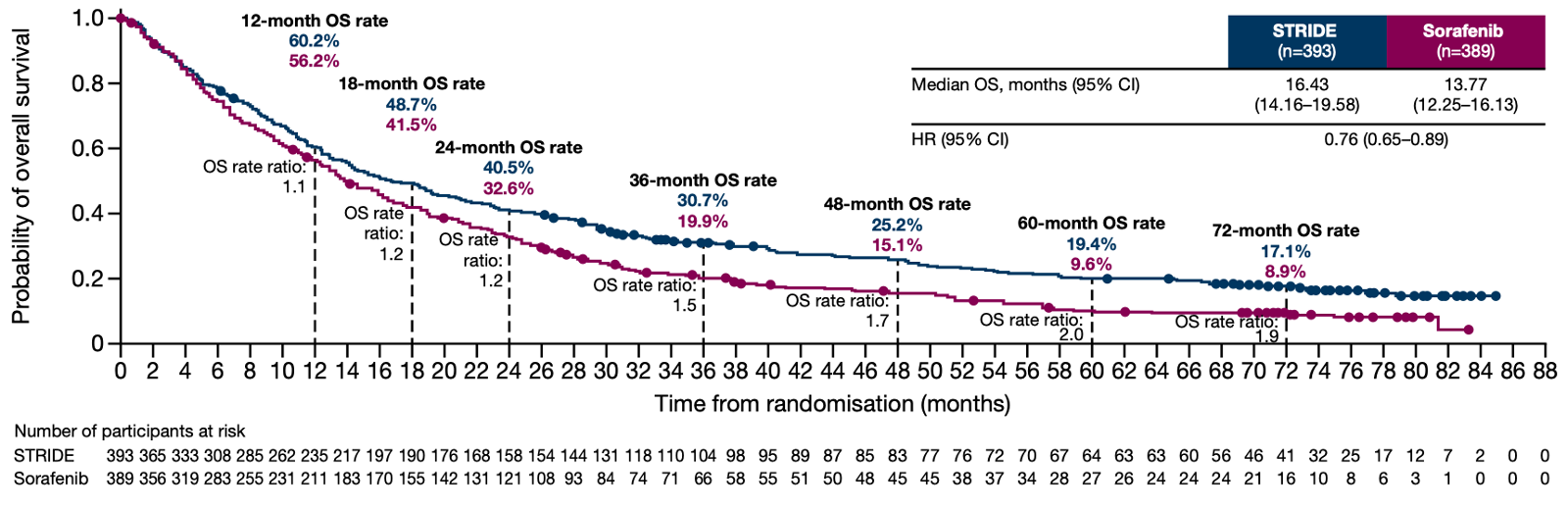
目前,不可切除或晚期肝癌的优选一线治疗方案都是免疫联合治疗,包括靶向联合免疫治疗和双免疫治疗。在免疫联合治疗时代,我们终于有机会讨论晚期肝癌的长期生存了。目前有两项 III 期研究公布了长期随访的结果,接受 STRIDE 方案(单次曲美木单抗+持续的度伐利尤单抗)双免疫治疗或可乐组合靶向联合免疫治疗的晚期肝癌患者的 5 年生存率都在 20% 左右。
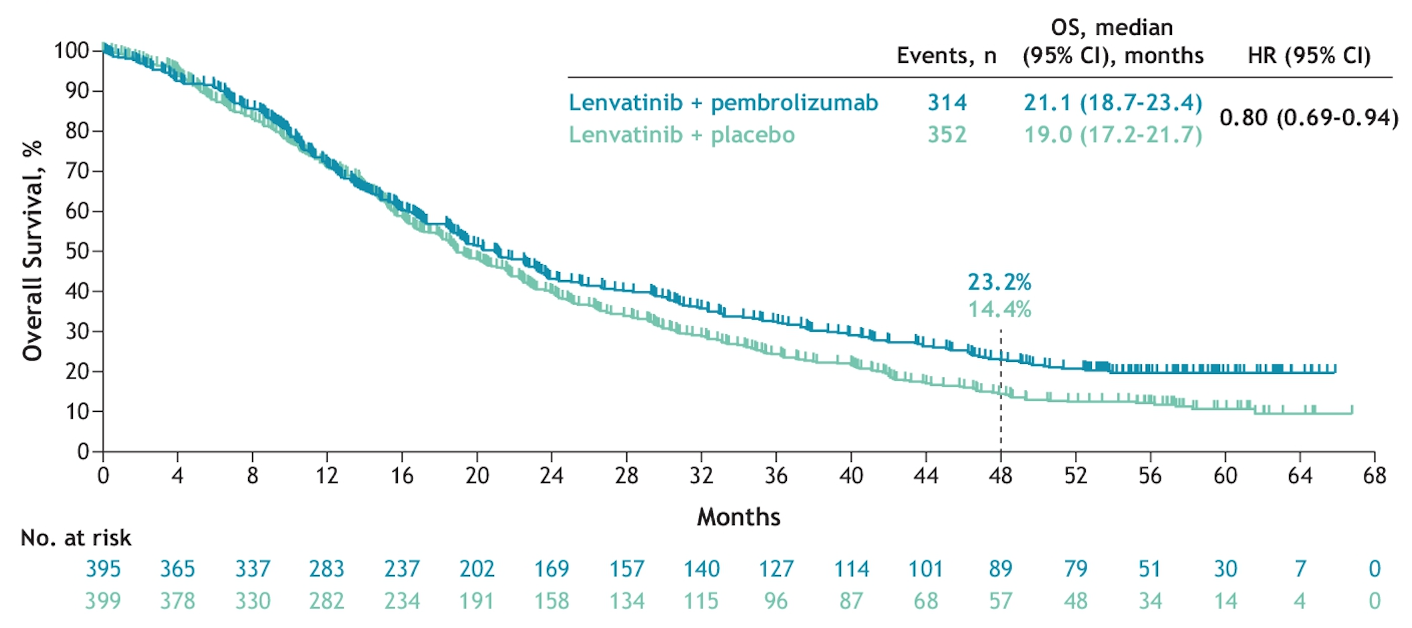
这些长期生存的患者可能大多是对免疫治疗获益的患者。为了进一步提高疗效,在现有治疗的基础上做加法可能是可行的方案。然而,今年 ESMO 会议上,有两项研究试图在现有标准一线治疗(T+A 方案)的基础上增加一种免疫治疗,但结果都不理想。
IMbrave152 研究中,在 T+A 基础上增加 TIGIT 抗体 tiragolumab 治疗,未能有效提高 ORR,也未能改善 PFS 和 OS。
研究者发起研究 TRIPLET HCC 显示,在 T+A 基础上增加小剂量 CTLA-4 抗体伊匹木单抗也没能进一步提高疗效。
如果没有更有效的药物出现,临床上灵活使用系统治疗和局部治疗手段可能为患者赢得更好的长期生存。在今年 ESMO 会议上,TALENTop 研究公布了主要研究结果。这项研究将接受 T+A 方案治疗 4 个周期后未出现肿瘤进展且可以手术切除晚期肝癌患者进行随机分组。治疗组接受手术切除,术后续贯使用 T+A 方案最长一年;对照组则接受 T+A 方案持续用药。研究显示,手术切除比持续系统治疗有更长的至治疗失败时间(TTF)获益,换句话说,手术切除延缓了患者一线接受 T+A 方案的失败时间,避免了患者出现治疗失败从而需要接受二线系统治疗;此外,OS 也显示出了改善的趋势。
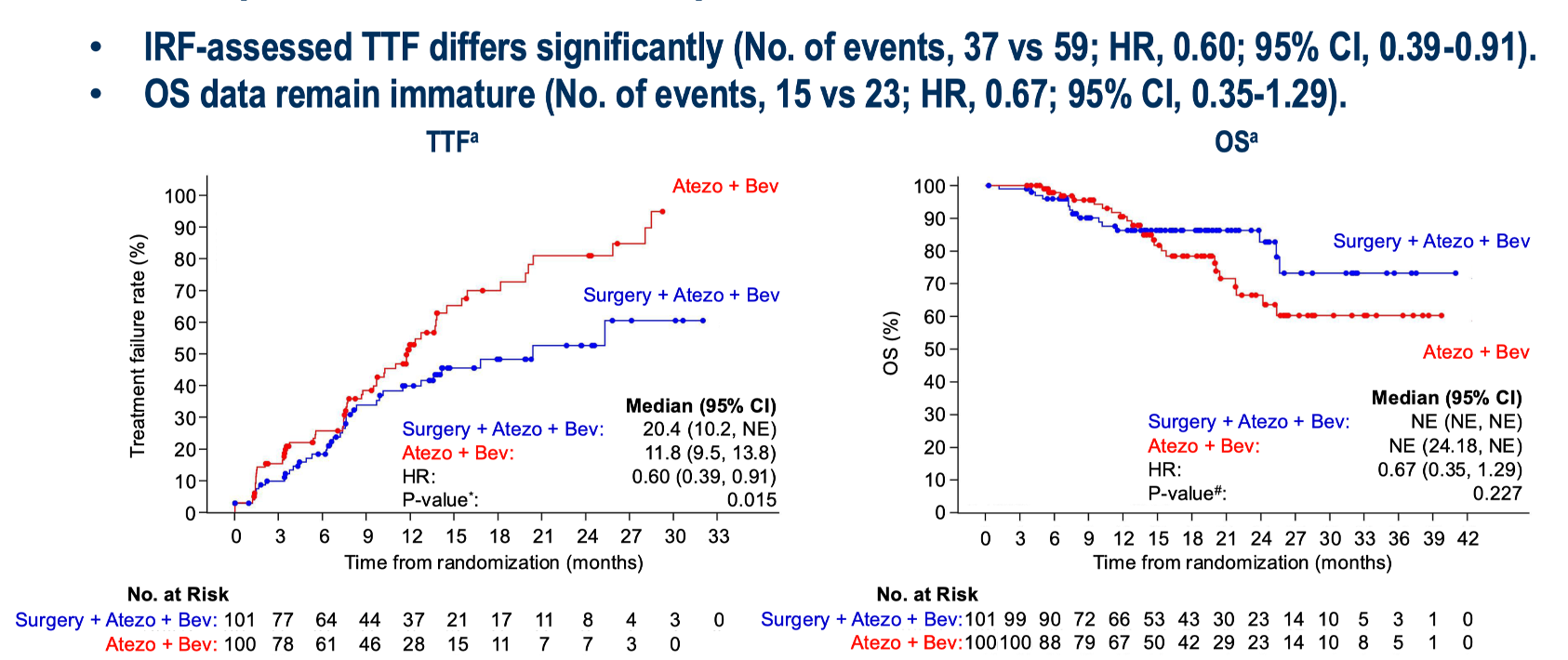
这项研究是首个通过前瞻性的对照研究证实了晚期肝癌成功转化后手术切除的价值。这也为晚期肝癌的系统治疗的疗效提升提供了可行的方案。绝大部分晚期患者无法被系统治疗所治愈(5 年生存率~20%),如果患者在治疗有效时接受适时的手术切除,则可以争取无瘤生存的机会,进而可能转变成长期生存的机会。
TALENTop 为转化治疗领域的研究提供了一个基本框架,后续的研究和临床实践可以在此基础上进一步优化。在临床工作中,可根据患者的实际情况,选择合适的转化治疗方案(例如考虑增加局部治疗),根据患者的治疗反应调整转化治疗的时长,手术后的续贯治疗都可以根据患者的治疗反应做相应调整。
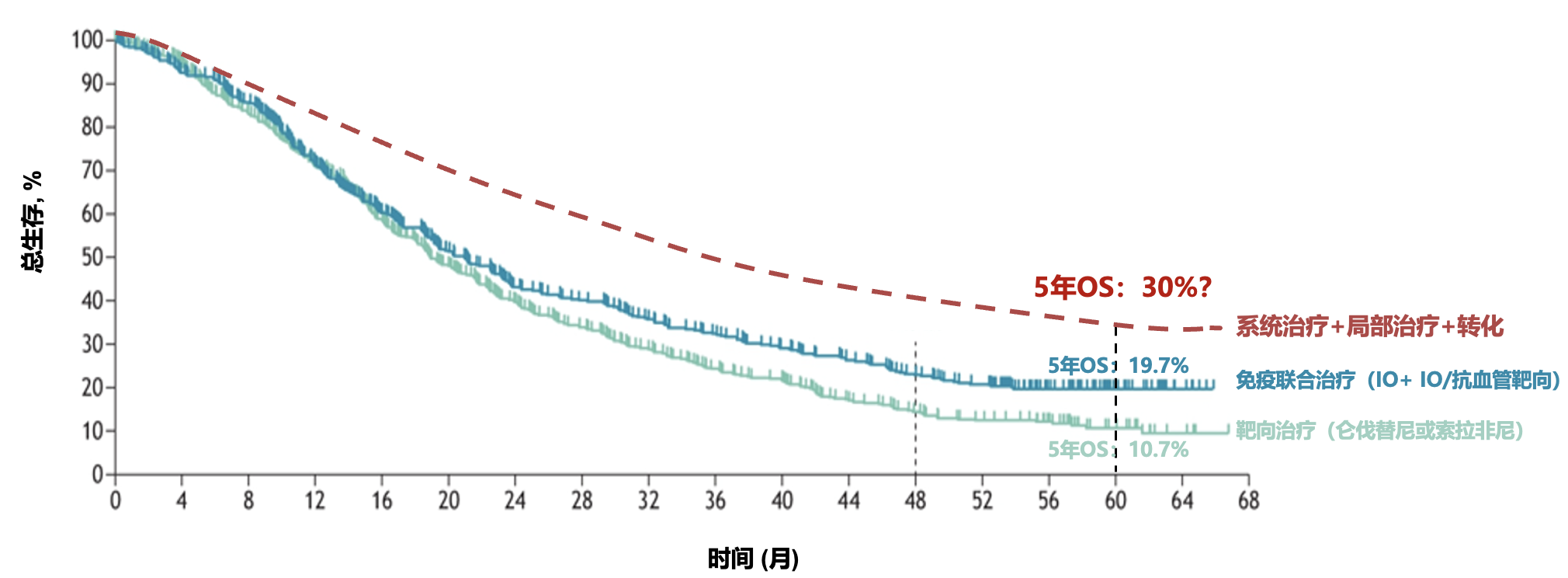
对于晚期肝癌患者,在缺少生物标志物指导治疗方案选择时,我们还是根据其对系统治疗的反应动态调整治疗策略:
这种根据治疗反应按需调整治疗方案的策略可能为更多晚期患者赢得长期生存的机会,也许,5 年 OS 率可以提高到 30% 以上?
2025-11-15 18:23:03
前几天参加了一个学术会议,会中设置了一个投票环节,针对几个问题,收集现场参会医生的看法。其中一个问题是:对于有特点靶点变异的晚期胆道癌(BTC)患者,一线治疗首选靶向治疗还是按照常规使用化疗联合免疫治疗? 现场收集到的投票结果有些超出我的预料。
最近几年,晚期 BTC 的一线标准治疗方案终于从 GC(吉西他滨+顺铂)化疗升级成了化疗联合度伐利尤单抗或帕博利珠单抗治疗。但遗憾的是,患者的中位生存期仍然停留在 1 年左右。显然,大家对这个数据都不满意。肿瘤组织的进一步检测可以帮助少数的胆道癌患者发现某些靶点的变异,其中较为常见(比例的绝对值很低)是 IDH-1 突变、FGFR2 融合或重排、HER-2 高表达或扩增。在目前的临床试验中,针对这些靶点的靶向治疗在化疗失败的 BTC 患者中都显示出了一定的治疗活性,一些治疗的有效率比较亮眼,佩米替尼和泽尼达妥单抗在国内外也分别获批了 FGFR2 融合/重排和 HER2 3+ 的 BTC 后线治疗的适应证。那是否可以考虑把这些靶向治疗移到一线治疗,让这些患者尝试去化疗的方案呢?
个人认为,对于多数 BTC 患者,一线还应首选化疗联合免疫治疗,这些靶向治疗还应放在后线。
各个靶点的变异的治疗疗效和副作用差别较大,需要分开讨论。下表列出了 BTC 常见系统治疗的疗效和安全性数据。
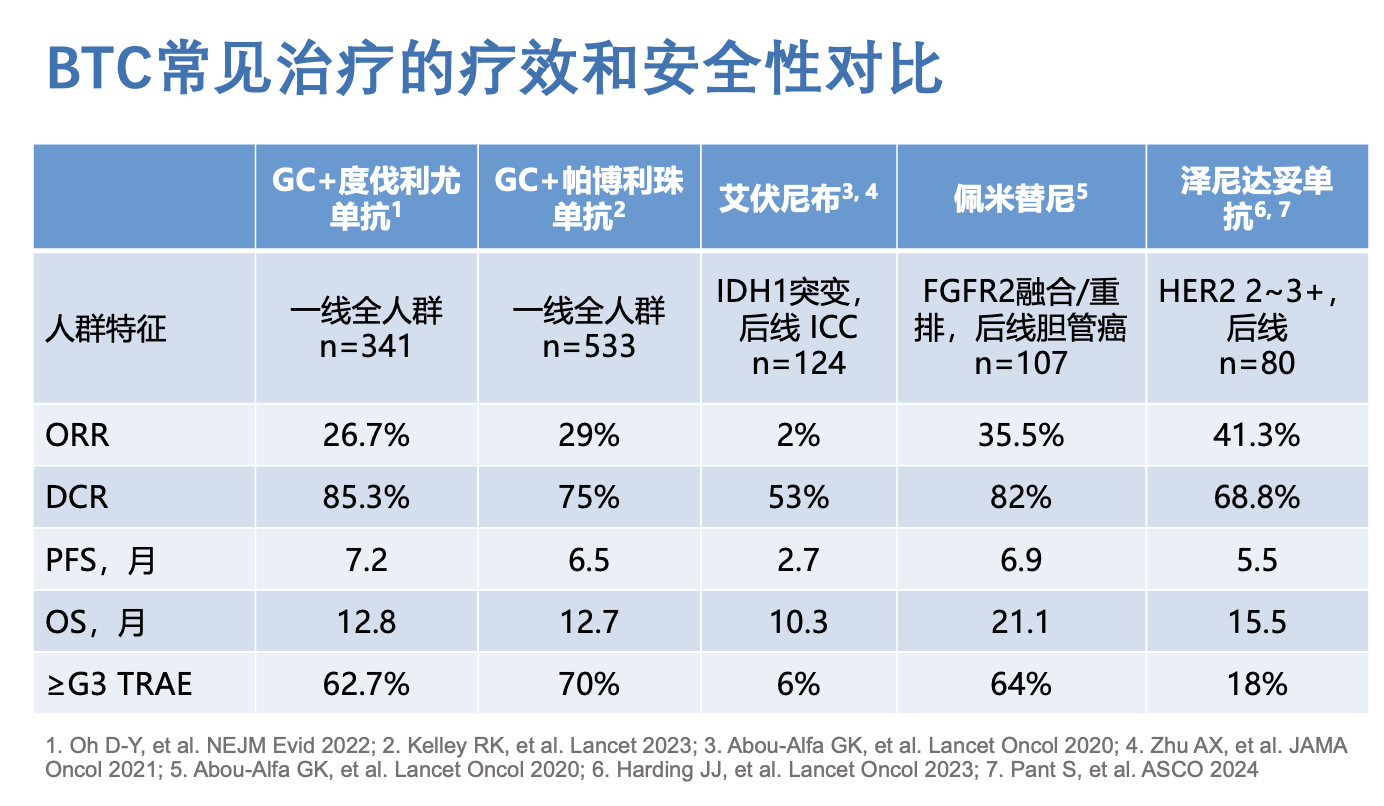
在 ClarIDHy 研究中,IDH-1 突变的患者后线使用艾伏尼布可以显著延长无进展生存期(PFS),临界延长总生存期(OS)。这个药物的不良反应不大,但是治疗效果比较一般,疗效主要主要还在于稳定肿瘤,而不是缩小肿瘤。在这项临床试验中,ORR 只有 2%,中位 PFS 也只有 2.7 月。
针对这个靶点的药物有多种选择。佩米替尼也已经在国内获批了适应证。这个药物的疗效确实不错,在全球的 FIGHT-202 研究中,ORR 35.5%,应该算是缩瘤效果不错,但不良反应比较高,3 级及以上的治疗相关不良事件(TRAE)发生率高达 64%,安全性不算太好。中国区的桥接试验中,疗效数据同样不错,ORR 达到了 50%。还有其他同类药物在国外获批,例如 Infigratinib,整体疗效和不良反应发生跟佩米替尼相似。
有两项随机对照研究尝试将这两个药物用于 FGFR2 阳性 BTC 的一线治疗,也算是这两个药加速获批后的确证性研究。但很遗憾的是,两项临床试验都提前终止。其中,PROOF 301 研究公布了初步的结果,前文也讨论过。整体而言,一线使用 Infigratinib 抗 FGFR2 靶向治疗的疗效数据不比单独化疗更好,且高级别不良反应的发生率比化疗还要高。如果跟现在的标准治疗(化疗+免疫治疗)相比,那疗效可能还比不上。此外,佩米替尼与化疗对比的 III 期研究 FIGHT-302 也提前终止了。针对这个靶点还有几个在研的靶向药,不排除以后会有疗效更好、不良反应更低的同类药物在日后可以取代化疗成为一线治疗,但现在可及的抗 FGFR2 治疗一线应用还不太合适。
HER2 阳性 BTC 一般指的是免疫组化染色 3+,或者免疫组化 2+ 且 FISH 检测阳性。在国内外,泽尼达妥单抗已经获批了 HER2 3+ 患者后线治疗的适应证。整体而言,泽尼达妥单抗在 BTC 的表现不错,用于 3+ 的患者,ORR 达到了 51.6%,不良反应可以接受。另外,抗 HER2 的 ADC 药物(如德曲妥珠单抗)也显示了不错的疗效和可接受的不良反应。整体感觉是,这两种抗 HER2 治疗的疗效和安全性比 FGFR2 阳性患者接受抗 FGFR2 治疗要更好。那 HER2 阳性患者能不能考虑一线治疗中跳过化疗呢?从别的瘤种的经验来看,似乎可以这么考虑,但遗憾的是,开发这两个药物的公司似乎还没有足够的信心。
有两项在研 3 期研究,HERIZON-BTC-302 和 DESTINY-BTC01,在评估将泽尼达妥单抗或德曲妥珠单抗用于 HER2 阳性 BTC 的一线治疗,研究的对照组都是化疗+免疫治疗,但治疗组也没有敢于单独使用靶向治疗,而是选择跟化疗和免疫治疗的联合。从目前正在开展的临床试验看,HER2 阳性的患者能否一线治疗中去除化疗,短时间我们还得不到确切回答。
但是,有一些患者还是可以考虑一线治疗中跳过化疗,直接使用靶向治疗。
上述两类患者,也可以考虑靶向联合化疗和免疫治疗,以追求更强效的缩瘤效果。
部分高龄、体力评分较差的患者无法耐受全身化疗,或者部分患者的黄疸在充分减黄后也难以达到可以耐受化疗的范围,因为单独使用免疫治疗疗效不足,可以考虑使用这些靶向治疗。如果没有这些靶点变异,免疫治疗联合仑伐替尼之类的抗血管生成治疗也是可行的方案。
2025-10-23 23:42:30
在 2022 年的 ESMO 年会,LEAP-002 研究公布了研究结果,仑伐替尼联合帕博利珠单抗用于晚期肝癌的一线治疗,与仑伐替尼相比,未能显著改善患者总生存期(OS)和无进展生存期(PFS)。这项研究结果在当时引发了广泛的讨论。在 LEAP-002 研究开展的时候,国内也有一些 PD-1 抗体在寻求跟仑伐替尼的联合,其中包括基石药业的诺法利单抗(nofazinlimab,开发名:CS1003)和君实生物的特瑞普利单抗。在今年的 ESMO 年会上,CS1003 的 III 期研究(CS1003-305)在长期随访之后,公布了最终分析的结果。我们中心的樊嘉教授代表研究者做了大会报告。
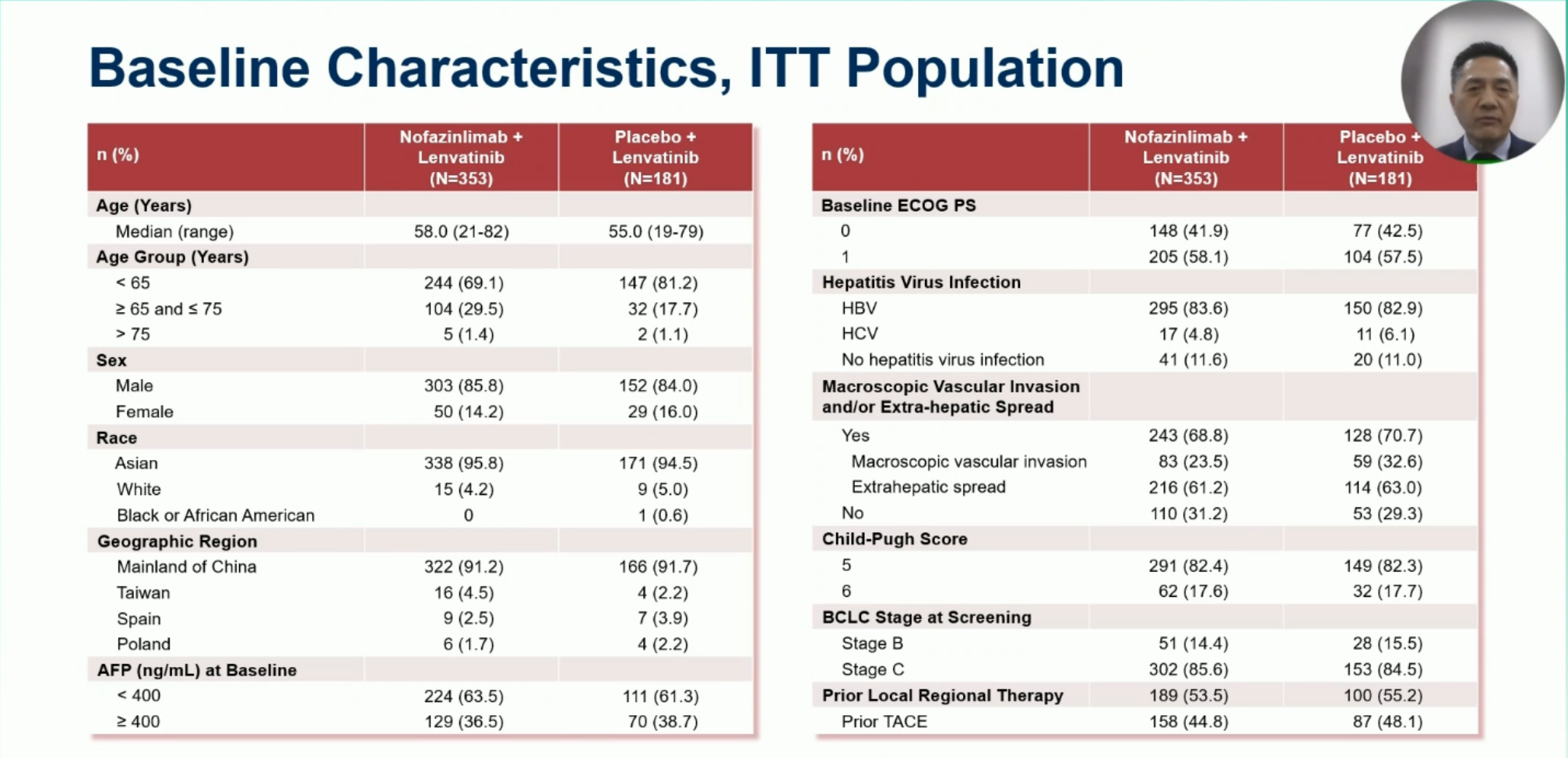
CS1003-305 是一项多中心的随机对照 III 期临床研究,534 例患者按照 2:1 的比例随机接受CS1003 联合仑伐替尼 或者 安慰剂联合仑伐替尼 治疗。超过 90% 的患者在中国大陆入组,因此乙肝感染的比例超过了 80%。
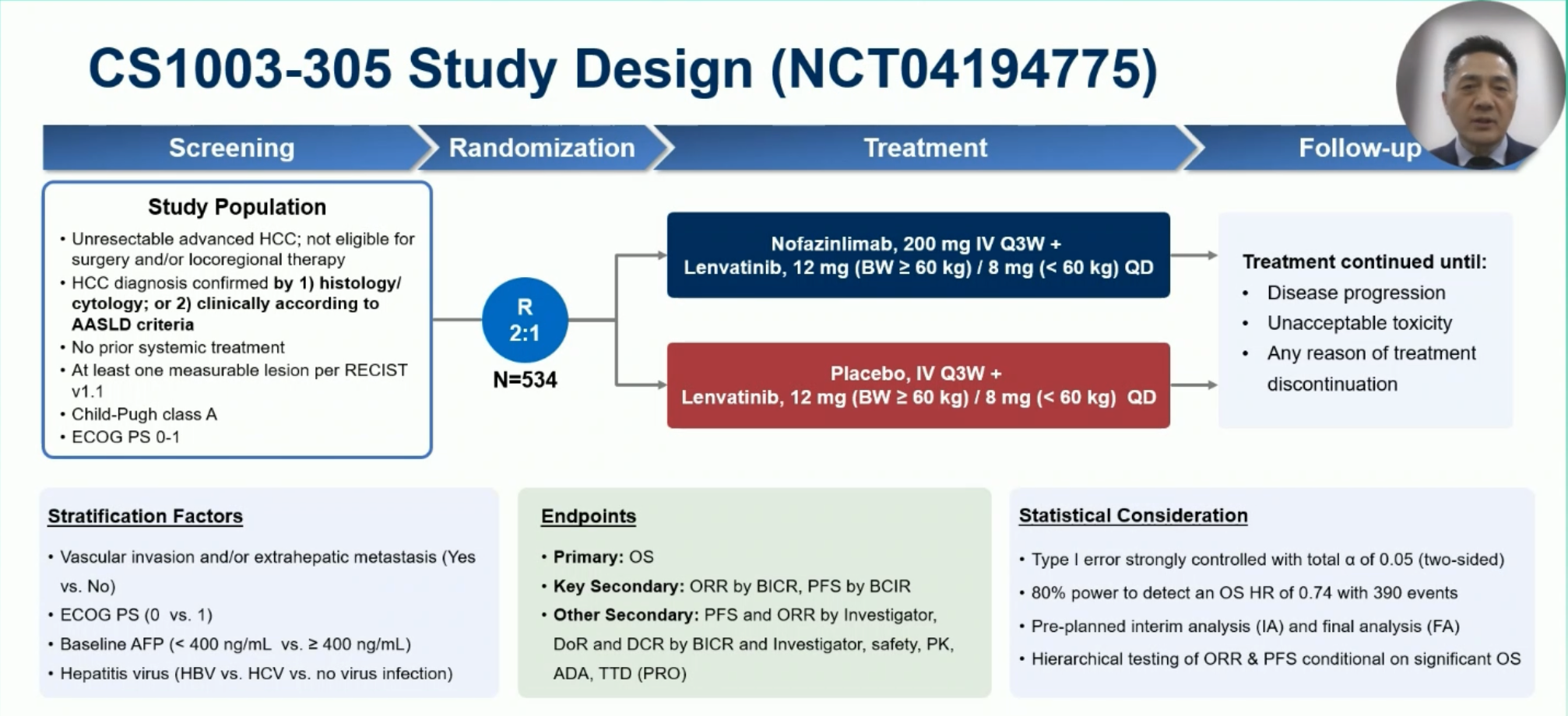
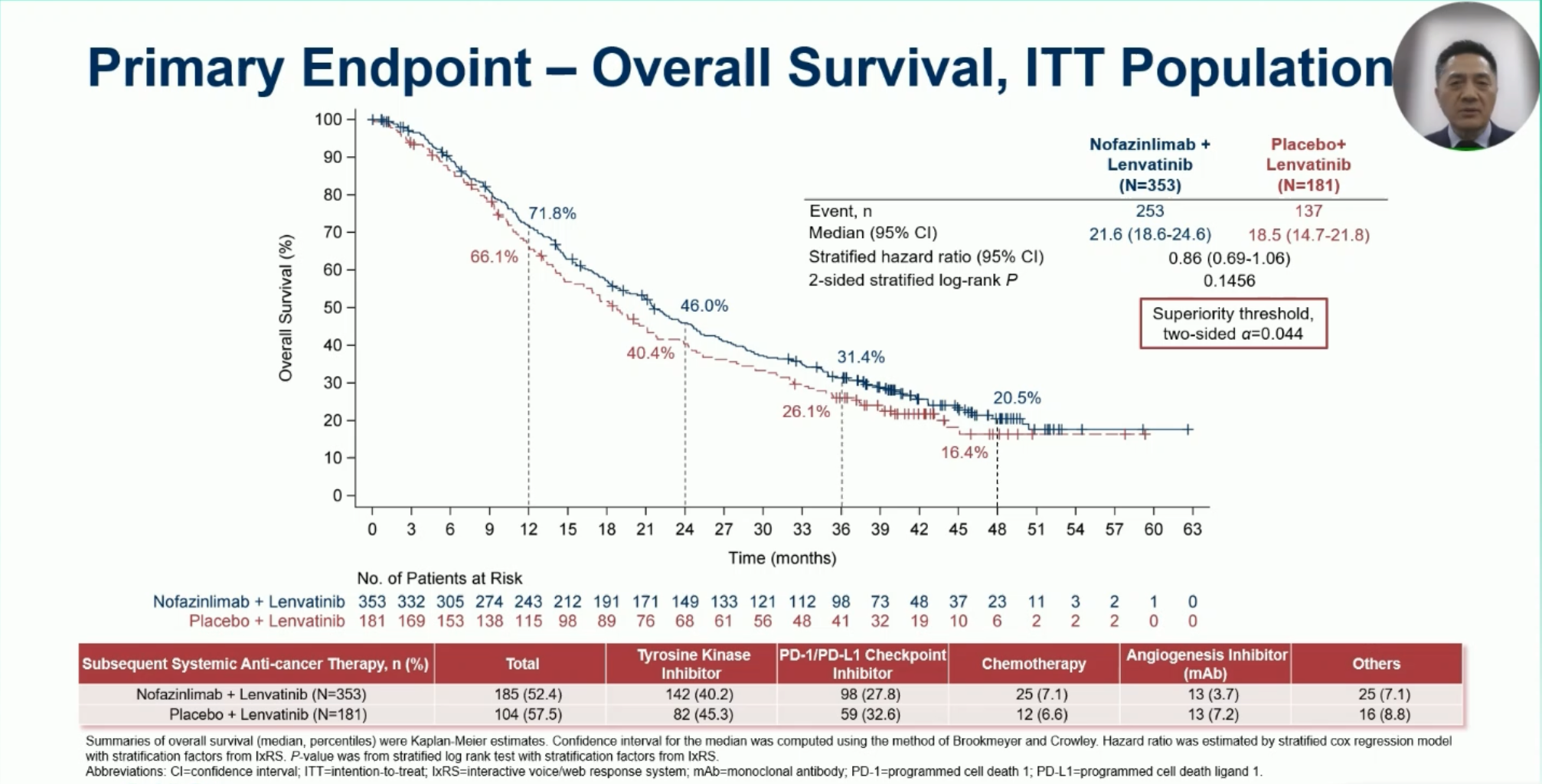
研究原本是 OS 和 PFS 是双主要终点设计,但 LEAP-002 结果公布后,本研究将主要研究终点改成了 OS 单主要终点的设计。本次会议上报告的是 OS 最终分析的结果。在中位随访 42.5 月后,在仑伐替尼基础上增加 CS1003 尽管出现了 OS 数值上的改善,两组的生存曲线也确实看到了分离,但未达到统计学差异(21.6 vs 18.5 月,HR=0.86,95%CI 0.69-1.06,P=0.1456)。这个研究结果与 LEAP-002 研究的全球人群的 OS 数据基本一致(帕博利珠单抗+仑伐替尼 vs 安慰剂+仑伐替尼:21.2 vs 19.0 月,HR=0.84)。
在 OS 的亚组分析中,大多数的亚组都可以观察到 OS 改善的趋势。但奇怪的是,在合并癌栓和/或肝外转移的亚组中却未观察到 OS 获益趋势(HR=1.00,95%CI 0.78-1.29)。这点跟 LEAP-002 存在不同,主要可能还是因为亚组分析的数据不够稳定。

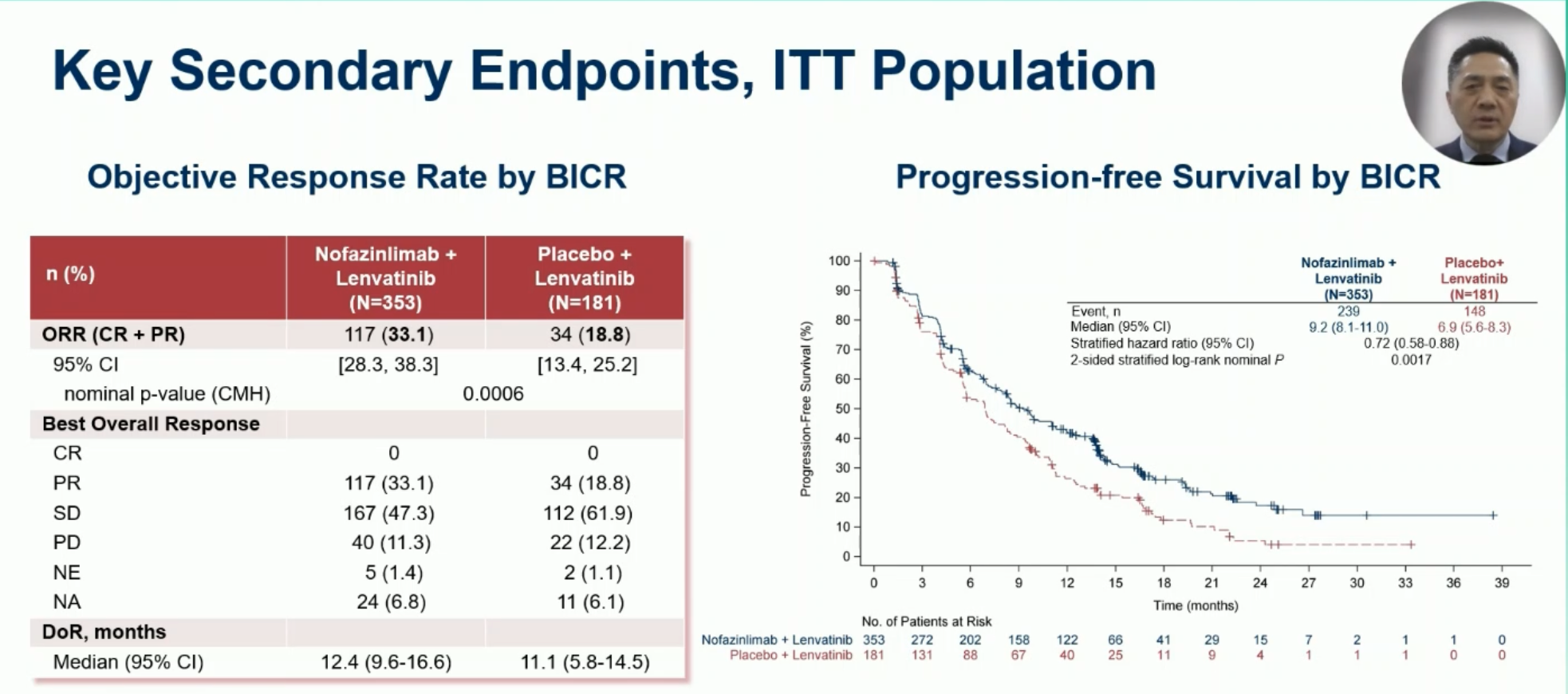
其他疗效数据方面,仑伐替尼联合 CS1003 改善 PFS 的优势似乎更明显(9.2 vs 6.9 月,HR=0.72,95%CI 0.58-0.88,名义的 P 值为 0.0017)。此外,客观缓解率也有提升(33.1% vs 18.8%)(RECIST v1.1 标准),两组的疾病进展(PD)率基本相当(11.3% vs 12.2%),保持了仑伐替尼治疗的高疾病控制率和低 PD 率的优势。
治疗安全性方面,与我们的预估比较相似,≥G3 治疗相关不良事件发生率分别为 54.8% 和 47.0%,治疗相关严重不良事件发生率分别为 23.0% 和 17.7%。
这项研究没有出现 OS 的显著获益,应该也算是意料之中。综合目前的多项研究,我们有了足够的数据支持这样的结论:在中晚期肝癌的治疗中,只增加 PD-(L)1 抗体免疫治疗,会显示出 OS 或 PFS 改善的趋势,但在样本量有限的情况下,很难达到统计学差异。要想达到统计学上的显著获益,要么靠运气,要么靠更大的样本量,要么就挑选一些更可能获益的人群。例如:
同样,在本届 ESMO 上公布的其他研究结果也显示,在现有治疗基础上一种其他类型的免疫检查点抑制剂,也没有带来净获益。例如,在 IMbave152 研究提示,在阿替利珠单抗和贝伐珠单抗(T+A 方案)基础上 TIGIT 抗体未能提高疗效;TRIPLET 研究也提示,在 T+A 基础上增加 4 次小剂量伊匹木单抗(CTLA-4 抗体)也未能改善疗效。
至此,本届 ESMO 会议上公布的 3 项晚期肝癌的一线治疗的随机对照研究,都没有达到主要研究终点。晚期肝癌的一线治疗还停留在靶向联合免疫治疗或双免疫治疗时代。